Livsstilssykdommer
Metabolsk syndrom øker risikoen for alvorlig sykdom
Metabolsk syndrom er en betegnelse på en samling av forstyrrelser i kroppens omsetning av næringsstoffer. Metabolsk syndrom er ikke en sykdom i seg selv, men en tilstand hvor flere risikofaktorer for sykdom, inkludert hjerte-karsykdom og diabetes, opptrer samtidig. Tilstanden har en klar sammenheng med lite fysisk aktivitet og overvekt.
Dette er en vanlig tilstand og omtrent 1 av 4 har metabolsk syndrom. Risikoen øker med alderen og minst 40 prosent av personer over 60 år ser ut til å ha syndromet. Kvinner har høyere risiko for metabolsk syndrom enn menn.
Hva er metabolisme?
Metabolisme er et medisinsk begrep som beskriver omsetningen av alle stoffene i kroppen. I kroppens celler foregår det hele tiden en rekke kjemiske reaksjoner hvor molekyler settes sammen og brytes ned. Disse reaksjonene er nødvendige for at cellene skal skaffe seg energi og produsere nye stoffer slik at de kan utøve sine funksjoner. Begrepet stoffskifte er det samme som metabolisme.
Ved katabolisme brytes større organiske molekyler ned til enklere forbindelser og samtidig frigjøres det energi. Ved anabolisme lages store molekyler fra enklere forbindelser, og energi forbrukes.
Hva er metabolsk syndrom?
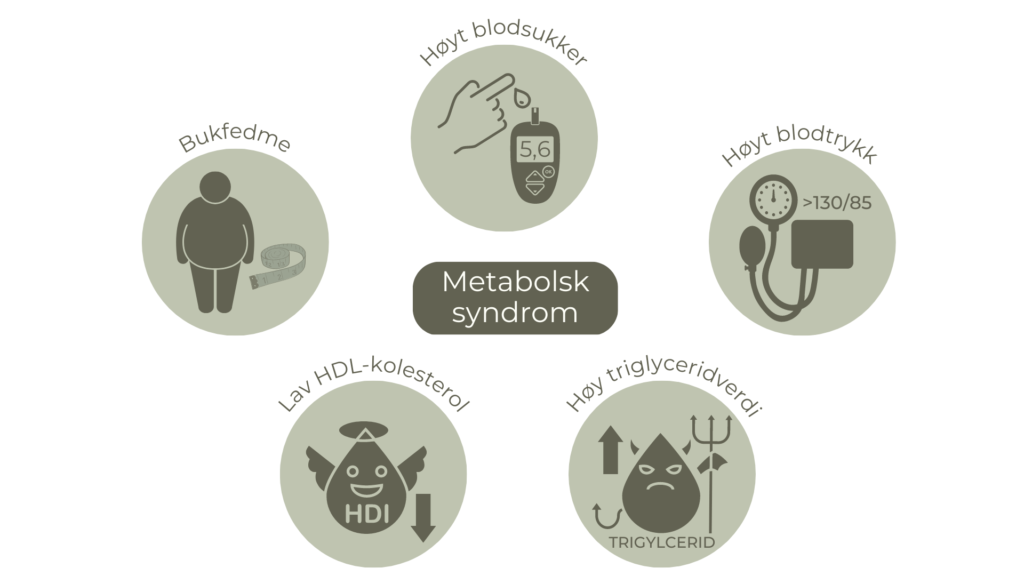
En rekke tilstander og sykdommer kan påvirke metabolismen. Faktorene som kjennetegner metabolsk syndrom er
- overvekt
- økt mageomkrets (bukfedme)
- høyt blodsukker
- insulinresistens
- høyt blodtrykk
- ugunstig nivå av fettstoffer i blodet (dyslipidemi)
Å ha metabolsk syndrom betyr at man har flere av disse faktorene samtidig. Hver av disse forstyrrelsene er i seg selv en risikofaktor for andre sykdommer, og hvis de opptrer samtidig er risikoen betydelig økt. Jo flere av disse tilstandene en har, jo høyere er risikoen for sykdom.
En studie har vist at menn som har to av disse faktorene, har dobbelt så høy risiko for å få hjerneslag og tre ganger så høy risiko for å få hjertesykdom sammenlignet med dem som ikke har noen av disse tilstandene. Menn med alle tilstandene har nær fire ganger økt risiko for hjertesykdom eller hjerneslag, og mer enn 24 ganger økt risiko for å få diabetes.
Det finnes ulike definisjoner av metabolsk syndrom. Den internasjonale diabetesføderasjonen (International Diabetes Federation) anbefaler at kriteriene for å stille diagnosen diagnosen metabolsk syndrom omfatter
- bukfedme med midjemål over 80 cm hos kvinner og over 102 cm hos menn
og minst to av følgende tilstander:
- Høy fastende glukose over 5,6 mmol/L eller medikamentell behandling av høyt blodsukker
- Høyt triglyceridnivå – over 1,7 mmol/L
- Lavt HDL-kolesterol – under 1,03 mmol/L hos menn og under 1,29 mmol/L hos kvinner
- Høyt blodtrykk – over 130/85 mm Hg eller medikamentell behandling av høyt blodtrykk
Hva er årsaken til metabolsk syndrom?
Arv, overvekt og fysisk inaktivitet øker risikoen for å utvikle metabolsk syndrom. Det er ukjent om det er en enkelt underliggende faktor som bidrar til utvikling av metabolsk syndrom, men en hypotese er at den grunnleggende årsaken er redusert effekt av hormonet insulin, såkalt insulinresistens.
Årsaken til insulinresistens er ikke helt kjent, men det skyldes sannsynligvis en kombinasjon av arvelige og miljømessige faktorer, hvor høyt kaloriinntak, overvekt og fysisk inaktivitet er sentrale faktorer.
Hvis andre i familien har diabetes type 2 eller man har hatt diabetes under svangerskap har man økt risiko for å utvikle metabolsk syndrom. Urinsyregikt og polycystisk ovariesyndrom (PCOS) øker også risikoen.
Enkelte medisiner kan gi økt risiko for å utvikle metabolsk syndrom. Dette kan være enkelte typer betennelseshemmende medisiner, blodtrykkssenkende medisiner, betablokkere, vanndrivende midler, steroider, kvinnelige kjønnshormoner, antipsykotiske midler, insulin eller diabetesmedisiner som øker insulinproduksjonen.
Insulinresistens, høyt blodsukker og diabetes – hva er sammenhengen?
Hormonet insulin lages i bukspyttkjertelen og regulerer mengden blodsukker (glukose) i kroppen. Insulin er nødvendig for å transportere glukose fra blodet og inn i kroppens celler, der glukosen brukes som energi slik at cellene er i stand til å utføre sine ulike oppgaver. Når glukose er fraktet inn i kroppens vev og celler ved hjelp av insulin, vil glukosenivået i blodet synke til normalområdet igjen.
Vi kan se på insulin som nøkler som åpner dører i kroppens celler slik at blodsukkeret slipper inn. Insulinet sørger også for at overskuddet av glukose lagres i kroppens vev, blant annet som glykogen i muskler og leveren.
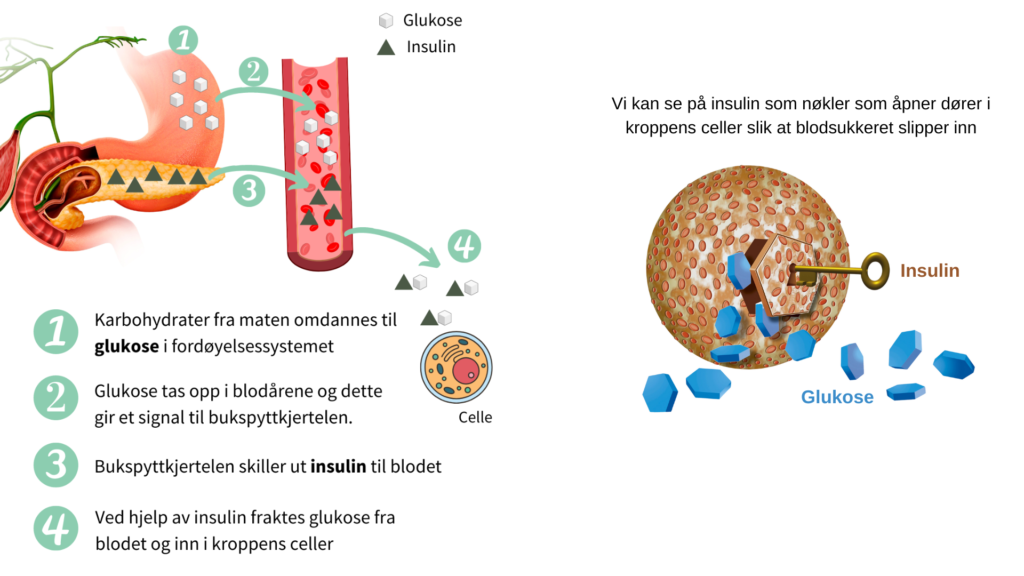
Hvis kroppen stadig utsettes for høye glukosenivåer med etterfølgende insulinsrespons, kan cellene reagere ved å bli mindre følsomme for insulin slik at de gradvis slipper inn mindre og mindre glukose. Nivået av glukose i blodet vil da bli for høyt.
Når insulinet ikke får senket blodsukkeret optimalt, oppfatter kroppen det som at den ikke produserer nok insulin og reagerer med å øke insulinproduksjonen ytterligere. Resultatet blir i første omgang et normalt blodsukkernivå, men med et høyt nivå av insulin som sirkulerer rundt i blodet (hyperinsulinemi).
Til slutt klarer ikke bukspyttkjertelen å øke insulinproduksjonen tilstrekkelig for å holde blodsukkeret innenfor normalområdet – og da har man utviklet diabetes type 2.
Personer med insulinresistens omsetter glukose langsommere enn det som er definert som normalt, men raskere enn personer med diabetes. Insulinresistens er med andre ord en slags mellomtilstand mellom diabetes og helt normal glukoseomsetning i kroppen.
Insulinets effekt på kroppens fettstoffer
Insulin har en sentral rolle i omsetningen av fett i kroppen og kalles også for “fettlagringshormonet”. Fett er en viktig energireserve og insulin stimulerer både til produksjon av fettstoffer og til lagring av fett.
Når man spiser mer karbohydrater enn det kroppen i øyeblikket trenger til energiproduksjon vil insulin stimulerer cellene til produksjon av fettsyrer. Dette skjer hovedsaklig i levercellene. Disse fettsyrene transporteres deretter fra leveren via blodet til fettcellene hvor det lagres som triglycerider. Insulin fremmer også transport av glukose inn i fettcellene hvor glukose øker hastighetene på omdanningen av fettsyrer til triglycerider.
Den største effekten til insulin er imidlertid på fettmobiliseringen hvor insulin hemmer frigjøringen av fettstoffene som er lagret i fettcellene til blodet. Når insulin ikke virker som det skal og blant annet ikke får signalisert til fettcellene at de ikke skal bryte ned fettstoffene, vil fettvevet skille ut økt mengde fettstoffer til blodet.
Ved metabolsk syndrom er nivået at triglycerider høyt (hypertriglycerdiemi) og fettstoffet HDL-kolesterol redusert. HDL-kolesterol omtales ofte som det «gode kolesterolet» og lave nivåer av HDL er ugunstig. Kombinasjonen høye triglyserider og lavt HDL- kolesterol omtales som dyslipidemi og øker risikoen for hjerte-karsykdommer.
Metabolsk syndrom påvirker en rekke prosesser i kroppen
Fettlever er en tilstand med økt infiltrasjon av fett i leveren. Vanligvis assosieres fettlever med alkoholmisbruk, men fettleversykdom kan oppstå hos hos personer som ikke bruker eller bruker lite alkohol. Da kalles tilstanden for ikke-alkoholisk fettleversykdom, Non-Alcoholic Fatty Liver Disease (NAFLD) eller metabolic-associated fatty liver disease (MAFLD). Hos omtrent 1 av 5 personer fører fettansamlingen til en vedvarende leverbetennelse, og det kan utvikles bindevevsdannelse og såkalt skrumplever. Fettlever som ikke fører til betennelse eller sviktende leverfunksjon, gir vanligvis ingen symptomer.
Insulinresistens kan føre til høye nivåer av urinsyre og er en vanlige faktorer ved metabolsk syndrom. Urinsyre er et biprodukt fra cellenes forbrenningen. Høyt nivå av urinsyre i blodet kan føre til avleiringer av urinsyre i vevet og forårsake urinsyregikt, nyresykdom eller nyrestein. Det er påvist en sammenheng mellom høye urinsyrenivåer og økt risiko for hjerte-karsykdom. Omtrent 1 av 4 personer med ubehandlet høyt blodtrykk har forhøyet urinsyrenivå.
Høye insulinverdier kan også forstyrre nyrenes evne til å omsette salt (natrium), noe som kan øke blodtrykket.
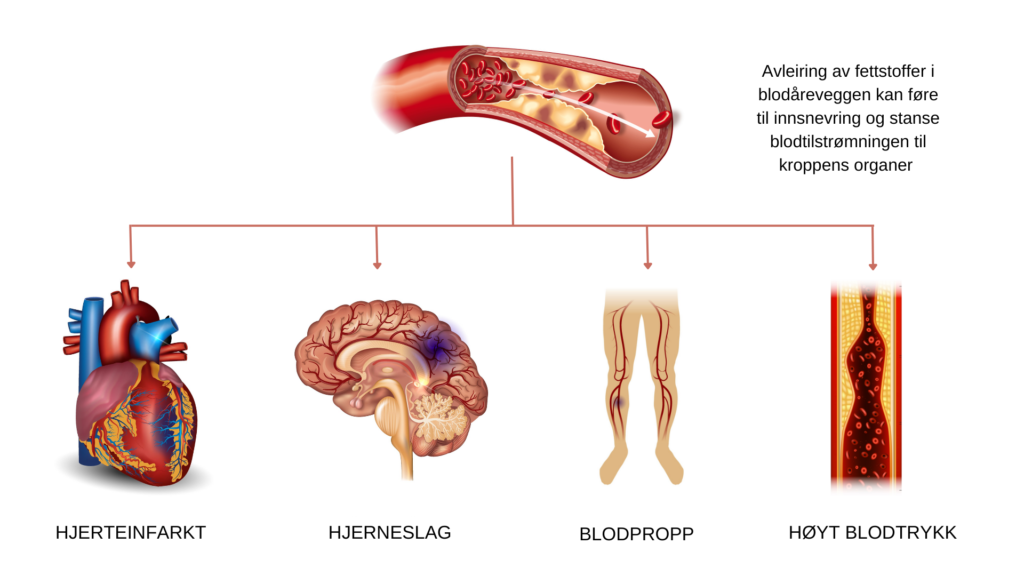
Det er også vist at at mange med metabolsk syndrom har økt koagulering av blodet og dermed økt risiko for dannelse av blodpropp, noe som blant annet kan føre til hjerteinfarkt og hjerneslag.
Hvilke symptomer kan man få ved metabolsk sykdrom?
Tilstanden gir i tidlig fase få symptomer. En av de viktigste pekepinnene er øket livvidde, over 90 cm hos kvinner og 102 cm hos menn.
Hvis blodsukkeret blir så høyt at man nærmer seg eller får diabetes vil man kunne få symptomer som økt tørste, hyppig vannlating, kvalme, tretthet og hyppige infeksjoner.
Symptomer ved høyt blodtrykk kan være hodepine, svimmelhet og slitenhet.
Overvekt kan føre til snorking og at man slutter du å puste i noen sekunder mens man sover, såkalt søvnapne. Dette kan føre til fører til hyppige oppvåkninger, dårlig søvnkvalitet og økt tretthet på dagtid.
Metabolsk syndrom øker risikoen for å utvikle
- diabetes
- hjertesykdom som angina eller hjerteinfarkt
- hjerneslag
- blodpropp og trange blodårer i bein
- fettlever
- nyresvikt
- slitasjegikt (artrose) i store ledd
- acanthosis nigricans (mørkpigmenterte flekker på huden, særlig under armhulene, brystene og i andre hudfolder)

Hvordan diagnostiseres metabolsk syndrom?
For å kunne stille diagnosen metabolsk syndrom må man i tillegg til bukfedme, med midjemål over 80 cm hos kvinner og over 102 cm hos menn, ha minst to ytterligere tilstander som sammen definerer diagnosen metabolsk syndrom.
I tillegg til å måle midjeomkretsen og blodtrykket kontrolleres blodprøvene fastende blodsukker (glukose) og fettstoffer (triglycerider, HDL-kolesterol og LDL-kolesterol).
Ved mistanke om metabolsk syndrom anbefales måling av langtidsblodsukkeret HbA1c, urinsyre, leververdien ALAT, nyreverdien kreatinin og stoffskifteverdiene TSH og fT4. Insulinresistens kan påvises ved å måle fastende insulin eller C-peptid, men dette gjøres ikke rutinemessig.
Hvordan behandles metabolsk syndrom og hva kan du gjøre selv?
Utviklingen av metabolsk syndrom kan forebygges og stanses gjennom livsstilsendring. Hovedmålet er å reduserer risikoen for diabetes og hjerte-karsykdom. Hos pasienter med pre-diabetes har man funnet at gode livsstilsendringer mer enn halverte risikoen for diabetes. Livsstilsendringer kan omfatte:
- sunnere kosthold
- vektreduksjon
- økt fysisk aktivitet
- røykestopp
- redusert stress
- få nok søvn
Vektreduksjon har gunstig innvirkning på alle komponentene i metabolsk syndrom. Men selv om man ikke oppnår vekttap, kan økt fysisk aktivitet og kostendringer bidra til å senket blodtrykket, bedre fettstoffverdiene og redusere insulinresistens.

Et kosthold med lite mettet fett og høyt inntak av langsomme karbohydrater har vist å gir reduksjon i blodtrykk, selv uten vektreduksjon. Økt inntak av fiber i kosten kan også reduserer risikoen for hjerte-karsykdom.
Generelle råd er å:
- Spis flerumettet og enumettet fett fremfor mettet fett (rapsolje, olivenolje)
- Spis noe proteinrikt til alle måltider (fisk, kylling, kjøtt, egg, soyaprodukter)
- Øke inntaket av helkornsprodukter, belgfrukter, frukt og grønnsaker
- Drikke vann fremfor melk, juice, brus, saft
- Kutte ned på inntaket av kaker, godteri og andre sukkerholdige matvarer
Skjelettmuskulaturen er det mest insulinfølsomme vevet i kroppen og fysisk trening er vist å redusere skjelettmuskulaturens nivå av fettstoffer og insulinresistensen, uavhengig av kroppsmasseindeks (BMI).
En kombinasjon av styrke- og kondisjonstrening er det beste, men enhver aktivitet er bedre enn ingen. Moderat anstrengende aktivitet i minst 30 minutter de fleste dagene i uken vil bedrer blodsukkeret, blodtrykket, fettinnholdet i blodet og bidrar til vektreduksjon.
Ved økt risiko for hjerte-karsykdom på tross av livsstilsstiltak er det aktuelt med medisiner for å kontrollere de individuelle sykdommene. Dette kan innebære blodtrykksenkende og/eller kolesterolsenkende behandling.
Når bør du oppsøke lege?
Har du økt fett rundt magen selv om resten av kroppen har et normalt utseende bør du oppsøke lege for å kontrollere om du har andre tilstander som høyt blodtrykk, blodsukker og kolesterol.
Hvis andre i familien har diabetes type 2, du selv har hatt diabetes under svangerskap, har urinsyregikt eller polycystisk ovariesyndrom vil du kunne ha økt risiko for å utvikle metabolsk syndrom, og du bør du være ekstra oppmerksom på kjennetegnene for metabolsk syndrom. Dette gjelder også hvis du behandles du med medisiner som disponerer for å utvikle metabolsk syndrom.