Hormonsykdommer
Hva er insulinresistens?
Insulinresistens forårsakes av at kroppen har et energioverskudd over lengre tid. Den utløsende årsaken er som oftest et kosthold rikt på raske karbohydrater, kombinert med lite fysisk aktivitet.
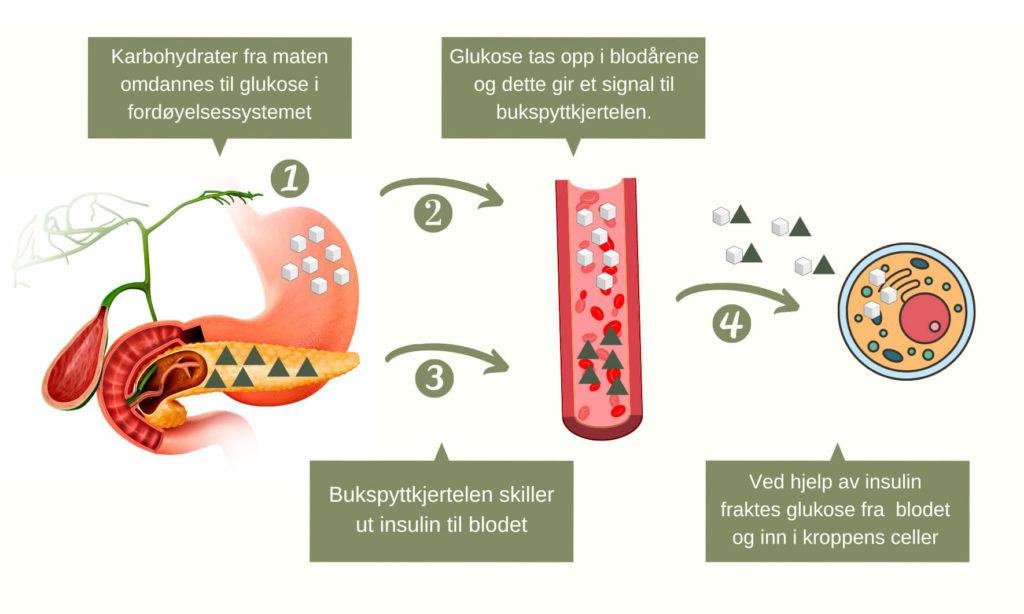
Alle karbohydrater du spiser blir omdannet til glukose som fungerer som energi og som råstoff i produksjonen av flere andre stoffer i kroppen.
Kroppen tar opp glukose gjennom slimhinnene i munnen og mage-tarmkanalen, og frakter det rundt til celler og vev via blodet.
Cellene i kroppen er helt avhengig av glukose for å kunne utføre sine oppgaver, men glukosen klarer ikke å komme seg inn i cellene våre direkte. Derfor trengs det hjelp fra hormonet insulin, som produseres av bukspyttkjertelen. Unntaket er cellene i leveren og hjernen som ikke trenger insulin for å ta opp glukose.
Når du spiser øker glukosenivået i blodet og dette er et signal til bukspyttkjertelen om å produsere og skille ut insulin til blodet. Insulin binder seg til reseptorer på kroppens celler, og «sier fra» til cellene at de må åpne kanaler på celleoverflaten slik at glukose kan transporteres fra blodet og inn i cellen.
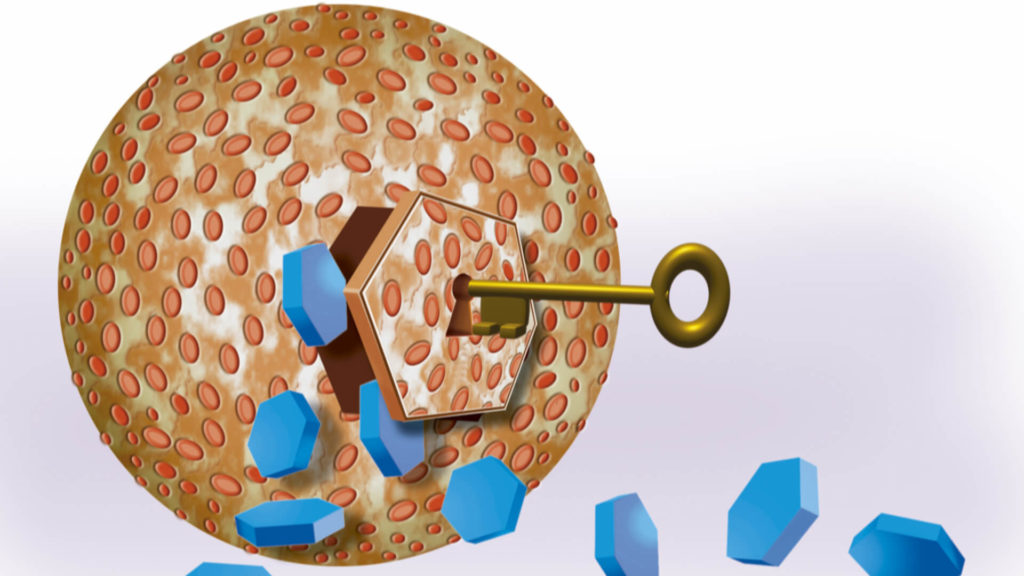
Insulin “åpner dører” i kroppens celler
Man kan se på insulin som små nøkler som åpner dører i kroppens celler slik at blodsukkeret slipper inn. Når glukose er fraktet inn i kroppens vev og celler ved hjelp av insulin, vil glukosenivået i blodet synke til normalområdet igjen.
Insulinet sørger også for at overskuddet av glukose lagres i kroppens vev, blant annet som glykogen i muskler og leveren. Når overskuddet av glukose overskrider det som kan lagres som glukose og glykogen, omdannes glukosen til fett. Insulin gjør også at fettforbrenningen skrus ned og kalles også “fettlagringshormonet”.
Hos friske mennesker vil man oppnå maksimal insulineffekt når kun 20-30% av reseptorene på cellen har bundet insulin til seg.
Stadige høye glukosenivåer kan føre til insulinresistens
Hvis kroppen stadig utsettes for høye glukosenivåer, med etterfølgende insulinsrespons, kan cellene reagere ved å bli mindre følsomme for insulinet slik at de gradvis slipper inn mindre og mindre glukose.
Fordi cellenes evne til å reagere på insulinet er svekket vil da ikke blodsukkernivået normaliseres helt, selv om bukspyttkjertelen øker utskillelsen av insulin når glukosenivået øker.
Vi sier da at cellene er blitt insulinresistente. Eller med andre ord: Det skjer noe med låsen, slik at insulin-nøkkelen fungerer dårligere.
Når insulinet ikke får senket blodsukkeret optimalt, oppfatter kroppen det som at den ikke produserer nok. Dermed øker den insulinproduksjonen ytterligere, og flere reseptorer på cellene vil binde til seg insulin. Resultatet blir i første omgang et normalt blodsukkernivå, men med et høyt nivå av insulin som sirkulerer rundt i blodet (hyperinsulinemi).
Kroppen kan til en viss grad kompensere
Vi klarer altså til en viss grad å kompensere for insulinresistens ved å øke utskillelsen av insulin. Problemet er bare at for høye nivåer av insulin i blodet i seg selv vil føre til insulinresistens og dermed må vi kompensere ytterligere med å skille ut enda mer insulin.
Etterhvert er ikke bukspyttkjertelens økte insulinproduksjonen tilstrekkelig for å holde blodsukkeret innenfor normalområdet – og da har man pr. definisjon utviklet diabetes type 2.
Personer med insulinresistens omsetter glukose langsommere enn det som er definert som helt normalt, men raskere enn personer med diabetes. Insulinresistens er med andre ord en slags mellomtilstand mellom diabetes og helt normal glukoseomsetning i kroppen.
Hva slags symptomer kan insulinresistens gi?
Insulinresistens gir i utgangspunktet lite symptomer, men økt sultfølelse kan være en indikasjon på insulinresistens eller høye insulinnivåer.
Når ikke nok glukose fra maten du spiser kommer inn i cellene som kan konverteres til energi, sender dette signaler til kroppen om at den er sulten – selv om du nettopp har spist. Dette er et symptom det er viktig å være oppmerksom på.
I tillegg kan noen oppleve:
- Kronisk eller periodisk tretthet
- Hjernetåke og manglende fokus
- Oppblåst mage, spesielt på slutten av dagen eller etter måltid
- Vektøkning eller vansker med å gå ned i vekt, selv om du spiser sunt og trener
- Mørkpigmenterte flekker på huden, særlig under armhulene, brystene og i andre hudfolder
- Små myke hudfliker, vanligvis på en stilk, særlig rundt nakken, i armhulene og under brystene
Personer med insulinresistens kan også føle seg søvnige etter å ha spist, spesielt etter karbohydratrike måltider, og de kan også være mer utsatt for fordøyelsesproblemer etter å ha spist karbohydrater.
Insulinresistente personer har i tillegg til økt risiko for å utvikle diabetes type 2 også økt risiko for:
- høyt blodtrykk
- fettstoff-forstyrrelser (høye triglycerider og/eller lav HDL-kolesterol)
- hjertesykdom
- overvekt
- høy urinsyre
- redusert nyrefunksjon
- polycystisk ovariesyndrom
Økt risiko for sykdom
Insulinresistens syndrom eller metabolsk syndrom er betegnelsen på en samling av forstyrrelser i kroppens omsetning av næringsstoffer (metabolismen) som øker risiko for sykdom.
Langvarig overproduksjon av insulin kan også føre til økt kreftrisiko, depresjon, Alzheimer-demens, lav sexlyst og infertilitet.
Insulinresistens kan mistenkes hvis man:
- har foreldre eller søsken med diabetes type 2, høyt blodtrykk eller hjertesykdom
- er overvektig
- har mer fett rundt midjen enn rundt hoftene (selv ved normal vekt)
- har et blodsukkernivå som ikke er høyt nok til å si at du har diabetes, men det er høyere enn normalområdet
- har hatt diabetes (eller forhøyet blodsukker) under svangerskap
- har polycystisk ovariesyndrom (PCO)
Hvordan diagnostiseres insulinresistens?
Ved å måle blodprøvene glukose, insulin og C-peptid etter 12 timers faste kan man fange opp eventuell gradvis utvikling av insulinresistens.
C-peptid er en proteinkjede som frigjøres når proinsulin spaltes til insulin og frigjøres fra bukspyttkjertelcellene. Mengden C-peptid vil tilsvare mengden insulin, og benyttes derfor som et mål for kroppens egen insulinproduksjon.
C-peptid har en betydelig lengre halveringstid i blodet, og er derfor enklere å måle enn insulin (omkring 20 minutter mot 3-5 minutter).
- Ved insulinresistens er nivået av glukose normalt, men insulin høyt.
- Ved diabetes type 2 er nivået av glukose og insulin høyt.
- Ved diabetes type 1 er nivået av glukose høyt, men insulin lavt (på grunn av nedsatt insulinproduksjon).
Ved insulinresistens kan i starten av sykdomsprosess altså blodsukkeret være det siste som viser signifikant stigning, mens økning i insulinnivået inntreffer tidligere. Personer med risikofaktorer bør få utført gjentatte målinger for å følge deres utvikling
I utredning for insulinresistens bør det også måles HbA1c, triglycerid, total-kolesterol, HDL-kolesterol, LDL-kolesterol, urinsyre, ALAT, Kreatinin, TSH, FT4 og CRP.
Hvorfor blir man insulinresistent?
Insulinresistens er en arvelig tilstand (på reseptornivå), men insulinresistens utløses i første rekke av et kosthold med mye «raske» karbohydrater (som blant annet finere hvetemelprodukter, poteter, sukker som gir rask blodsukkerstigning) og lite fysisk aktivitet.
Insulinresistens forårsakes rett og slett av energioverskudd over tid.
Hvis du spiser karbohydrater som tas opp raskt fra tarmen, stiger blodsukkeret mye før insulinproduksjonen rekker å øke tilsvarende mye. Kroppen tror at det kommer store mengder karbohydrater og begynner å produserer store mengder insulin.
Et høyt blodsukkernivå er nemlig skadelig for kroppens celler, og kroppen vil forsvare seg ved å normalisere blodsukkeret så raskt som mulig. Når blodsukkeret er normalisert, vil det være insulin til overs i systemet.
Det vil gi lavt blodsukker og du vil føle deg slapp og sulten. (Studier har vist at den kortsiktige sultfølelsen ikke skyldes blodsukkerfallet, men insulinstigningen som følger det økte blodsukkeret?)
Hvis du spiser mange karbohydratrike måltider hver dag stimulerer du kontinuerlig bukspyttkjertelens produksjon av insulin, noe som fører til mer eller mindre kronisk forhøyet insulinnivå i blodet (hyperinsulinemi).

Slik forebygger man insulinresistens
Dersom man reduserer inntaket av raske karbohydrater og velger mat med langsomme karbohydrater, mer proteiner og «riktig» type fett, bidrar dette til å reduserer utskillelsen av insulin i kroppen og insulinproduksjonen klarer å tritt med tilførselen av glukose.
Målet er altså å spise på en slik måte at blodsukkeret og insulinnivået ikke skyter i været, men isteden holder seg innen en jevn kurve. Slik kan sykdomsprosessen forebygges eller reduseres.
Generelle råd er å:
- Spise lite men, ofte. Gjerne tre hovedmåltider og to mellommåltider pr. dag
- Øke inntaket av helkornsprodukter, belgfrukter, frukt og grønnsaker
- Spis noe proteinrikt til alle måltider (fisk, kylling, kjøtt, egg, soyaprodukter)
- Spis flerumettet og enumettet fett fremfor mettet (rapsolje, olivenolje)
- Drikke vann fremfor melk, juice, brus, saft
- Kutte ned på inntaket av kaker, godteri og andre sukkerholdige matvarer
Fysisk aktivitet er viktig, da dette gjør cellene mer følsomme for insulin. Skjelettmuskulaturen er det mest insulinfølsomme vevet i kroppen. Fysisk trening er vist å redusere skjelettmuskulaturens lipidnivå og insulinresistens, uavhengig av kroppsmasseindeks (BMI).
Effekten av fysisk aktivitet på insulinsensitiviteten er tydelig alt etter 24-48 timer, og forsvinner etter 3-5 dager. En kombinasjon av styrke- og kondisjonstrening er det beste, men enhver aktivitet er bedre enn ingen!
Stress bidrar til å øke nivået av insulin
Stress øker produksjonen av et hormon som heter kortisol. Dette stresshormonet øker nedbrytingen av glykogen til glukose og øker dermed nivået av insulin og fettlagring. Ved å lære seg metoder for å håndtere stress på en god måte kan man altså forebygge insulinresistens.
En del av de som har insulinresistens vil kunne ha nytte av medikamentell behandling i form av antidiabetika som øker insulinfølsomheten. Metformin tabletter er det foretrukne legemidlet.
Det er vist at cirka en av tre personer med insulinresistens vil utvikle diabetes type 2 i løpet av ti år. Målet med livsstilsendring er å redusere risiko for diabetes type 2 og hjerte-kar-sykdom som angina, hjerteinfarkt og hjerneslag.
Hos pasienter med pre-diabetes har man funnet at gode livsstilsendringer mer enn halverte risikoen for diabetes! Bonusen er at mosjon og et sunt kosthold i tillegg hjelper på en lang rekke andre sykdommer og plager, både fysisk og mentalt.

